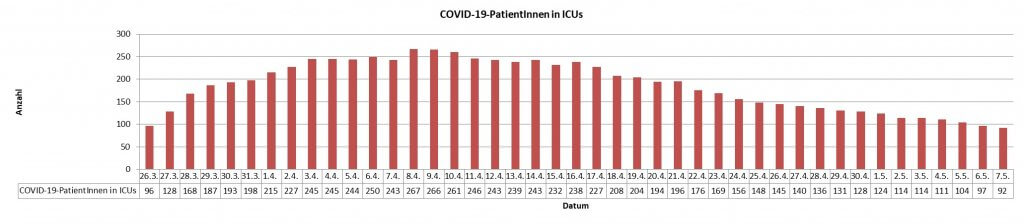
Seit dem Höchststand am 8. April sind die Zahlen von stationären und intensivpflichtigen COVID-19-Patientinnen und -Patienten in Österreich kontinuierlich rückläufig. Aktuell werden wieder weniger als 100 Erkrankte auf Intensivstationen behandelt. Die ÖGARI präsentiert Behandlungserfahrungen und Patientencharakteristika aus ganz Österreich.
Die täglich veröffentlichten Kennzahlen des Gesundheits- und Innenministeriums zeigen, was die anästhesiologisch-intensivmedizinische Perspektive betrifft, seit gut einer Woche eine erfreuliche Tendenz: Seit dem Höhepunkt am 8. April geht die Zahl jener Patientinnen und Patienten mit COVID-19, die auf einer Intensivstation versorgt werden müssen, wieder zurück und liegt aktuell unter 100. „Diesen Trend beobachten wir mit großer Erleichterung“, sagt der Präsident der Österreichischen Gesellschaft für Anästhesie, Reanimation und Intensivmedizin (ÖGARI) Univ.-Prof. Dr. Klaus Markstaller (MedUni Wien/AKH Wien).
Die erste Phase habe gezeigt, dass insgesamt nur wenige SARS-CoV-2-positive Menschen schwer erkranken. „Aber jene, die von einer kritischen Erkrankung betroffen sind, haben sehr schwere Verläufe“, fasst Prof. Markstaller Erfahrungen von Intensivstationen in ganz Österreich zusammen. Auch sonst gibt es nach den bisher knapp zwei Monaten Beobachtungszeitraum in der intensivmedizinischen Betreuung von COVID-19-Patientinnen und -Patienten in Österreich bei allen regionalen Besonderheiten einige gemeinsame Tendenzen, wie eine Zusammenschau von Erfahrungen im Rahmen der ÖGARI zeigt. „Es wäre wünschenswert, solche Daten aus den Intensivstationen systematisch zu erfassen und wissenschaftlich auszuwerten, diesbezügliche Bemühungen sind im Gange“, so Prof. Markstaller.
Allgemein beobachtet wird neben der besonderen Schwere der kritischen Erkrankung auch die ungewöhnlich lange Dauer der Intensivaufenthalte – das hatte sich bereits zu einem frühen Zeitpunkt gezeigt und wird durch weitere Erfahrungen zunehmend bestätigt. „Auch wenn es Unterschiede nach Zentren und Regionen gibt, sprechen wir hier von Aufenthalten von zwei bis vier Wochen, das ist deutlich länger als die sonstige durchschnittliche Liegedauer auf Intensivstationen“, so Prof. Markstaller.
Ähnliche Erfahrungen machten Abteilungen in unterschiedlichen Bundesländern, was Altersstruktur und Komorbiditäten der intensivpflichten COVID-19-Patientinnen und -Patienten betrifft. „Es zeigt sich, dass wir es hier keineswegs nur mit hochbetagten Patientinnen und Patienten zu tun haben, an unserem Zentrum haben wir bisher etwa ein Durchschnittsalter von knapp 64 Jahren gesehen,“ sagt ÖGARI-Vorstandsmitglied Prim. Univ.-Prof Christoph Hörmann (Universitätsklinikum St. Pölten).
Was die Komorbiditäten betrifft, so bestätigen sich bisherige Beobachtungen, weiß ÖGARI Past Präsident Univ.-Prof. Dr. Likar (Klinikum Klagenfurt am Wörthersee): „Hypertonie, COPD und andere chronische Lungenerkrankungen, Adipositas, Diabetes mellitus, Niereninsuffizienz, aber auch Schlafapnoe sind typische Vorerkrankungen, die wir bei an COVID-19 Erkrankten in den letzten Wochen an den Intensivstationen gesehen haben.“
Weiter verdeutlicht hat sich inzwischen auch ein Befund zu Geschlechterunterschieden: Während bei den bestätigten COVID-19-Diagnosen insgesamt nur knapp mehr Männer als Frauen betroffen sind, sieht es auf den Intensivstationen anders aus – etwa dreimal mehr an COVID-19 erkrankte Männer wurden hier behandelt. „Warum das so ist, ist noch wie viele andere Aspekte der Erkrankung nach dieser kurzen Zeit nicht ausreichend erforscht“, sagt ÖGARI Präsident elect Prim. Univ.-Prof. Dr. Walter Hasibeder (Krankenhaus St. Vinzenz, Zams). „Eine These betrifft den ACE-2-Rezeptor, der für das Andocken des Virus am Atemweg verantwortlich ist. Dieser ist bei Männern in höherer Dichte vorhanden.“
Weil schwere Atemstörungen bei allen intensivpflichtigen COVID-19-Patientinnen und -Patienten im Vordergrund stehen, ist auch die Beatmung ein wichtiger Therapiebestandteil. Prof. Hörmann: „Laut unseren Auswertungen wird etwa ein Fünftel der Patienten nichtinvasiv beatmet, die überwiegende Mehrheit wird intubiert.“ Prof. Likar ergänzt: „Die Beatmungsinterventionen sind sehr aufwendig, hier sind auch kinetische Lagerungen, also das Verbringen in Bauchlage, erforderlich, was den Effekt der Beatmungstherapie oft deutlich verbessert.“
Inzwischen kam an einigen Zentren bei einem kleinen Teil der COVID-19 Patientinnen und -Patienten mit schwerem Lungenversagen auch die Methode der extrakorporalen Membranoxygenierung (ECMO) zum Einsatz – eine intensivmedizinische Technik, bei der eine Maschine teilweise oder vollständig die Atemfunktion übernimmt. „Wir konnten bereits die ersten ECMO-Patienten wieder entlassen“, berichtet Prof. Hörmann.
Massiv an Bedeutung gewinnt auch die Behandlung der bei dieser Patientengruppe verbreiteten Gerinnungsstörungen, berichtet Prof. Hasibeder. „Mit zunehmender Erfahrung sehen wir, dass Mikro-Gefäßverschlüsse ein Teil der massiven Probleme sein dürften.“ Zum Einsatz kommt auch eine Vielfalt anderer Therapien, unter anderem etwa monokonale Antikörper und vereinzelt Therapien auf der Basis von Rekonvaleszenten-Plasma – letzteres mit unterschiedlichem Erfolg.
Mit zunehmender Zahl von als geheilt entlassenen COVID-19-Intensivpatienten zeigt sich auch, dass aufgrund der langen Intensiv- und Beatmungsdauer ein hoher Rehabilitationsbedarf besteht. „Je länger die Beatmung andauert, desto mehr Atmungsmuskelmasse, aber natürlich auch Skelettmuskulatur, verschwindet. Betroffene bauen Muskelproteine ab und brauchen nach überstandener Krankheit sehr intensive physiotherapeutische Programme, um wieder auf die Beine zu kommen,“ berichtet Prof. Hasibeder.
Herausforderungen der nächsten Phase
„Wir als Anästhesiologinnen und Anästhesiologen stehen in dieser neuen Phase nun vor einer doppelten Herausforderung. Einerseits geht es darum, all unsere Versorgungsaufgaben für möglichst viele Menschen mit vielfältigen Erkrankungen, die wir ja auch während der Krise betreut haben, weiter zu intensivieren. Das betrifft die anästhesiologische Betreuung von elektiven Eingriffen ebenso wie etwa die Behandlung von chronischen Schmerzpatientinnen und -patienten, um nur zwei Beispiele zu nennen“, so Prof. Markstaller. „Andererseits müssen wir weiter gerüstet bleiben für einen möglicherweise wieder steigenden intensivmedizinischen Bedarf einer oder mehrerer weiterer COVID-19-Erkrankungswellen. Denn wir können nicht davon ausgehen, dass die Gefahr bereits gebannt wäre.“ Aus anästhesiologisch-intensivmedizinischer Sicht waren und bleiben die Maßnahmen im Rahmen des Pandemie-Managements, und die engagierte Umsetzung der Vorsichtsmaßnahmen durch die Bevölkerung wesentlich, so der ÖGARI-Präsident: „Das ist die Basis für den bislang positiven Verlauf und die Tatsache, dass bisher zu keinem Zeitpunkt die intensivmedizinischen Kapazitäten bis zur Überforderung ausgereizt waren. Die vielzitierte schrittweise Rückkehr zur Normalität ist zu begrüßen, doch wichtige Vorsichtsmaßnahmen wie Händehygiene und physischer Abstand werden und sollten uns noch lange begleiten, damit diese Befunde so bleiben.“
COVID-19: Belegung der Intensivstationen im Überblick
Quelle: ÖGARI-Pressemitteilung 8. Mai 2020
Bild: © sudok1/iStock
